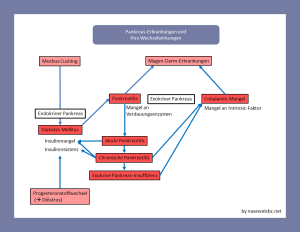
Funktionen und Erkrankungen
Die Bauchspeicheldrüse hat zahlreiche Funktionen. Die von ihr gebildeten Substanzen sind für die Verdauung wichtig und helfen, die Nährstoffe ins Blut und in die Zellen einzuschleusen. Erkrankungen der Bauchspeicheldrüse können daher zu Verdauungsproblemen und Nährstoffmangel führen.
zu Gunsten der Verständlichkeit stark vereinfacht
Bauchspeicheldrüse
Die Bauchspeicheldrüse (das Pankreas) ist eine der großen Verdauungsdrüsen im Körper (weitere Verdauungsdrüsen sind z. B. die Leber mit der Gallenblase und die Speicheldrüsen). Das Pankreas liegt unterhalb des Magens, zwischen dem Zwölffingerdarm (Duodenum – der erste Abschnitt des Dünndarms) und der Leber.
Kurz gesagt unterstützen verschiedene Produkte der Bauchspeicheldrüse (s. Tabelle 1) den Darm bei der Verdauung sowie der Aufnahme der Nahrung und sorgen dafür, dass die Nahrungsbestandteile in die Zellen gelangen.
Die Bauchspeicheldrüse gliedert sich in einen endokrinen und einen exokrinen Teil. Der endokrine Teil schüttet Hormone ins Blut aus, der größere exokrine Teil der Bauchspeicheldrüse gibt Substanzen in den Zwölffingerdarm (Duodenum) ab.
Inhalt (Überblick)
Bauchspeicheldrüse
Produkte des Pankreas und deren Funktionen
– Hormone
– Verdauungsenzyme
– Verdauungssaft
– Intrinsic-Faktor
Erkrankungen der Bauchspeicheldrüse
– Diabetes mellitus
– Pankreatitis
– Exokrine Pankreas-Insuffizienz (EPI)
– Cobalamin-Mangel (Vitamin-B12-Mangel)
– Tumore
Häufige Abkürzungen
Quellen (Auszug)
Produkte des Pankreas und deren Funktionen
| Produkte | (Haupt-)Wirkung |
|---|---|
| Endokriner Teil: Abgabe ins Blut: Hormone aus den Langerhans-Inseln | |
| Glucagon aus den Alpha-Zellen |
setzt Glucose und Fette aus Zellen frei, führt zum Anstieg des Blutzuckerspiegels |
|
Insulin |
vermittelt die Aufnahme von Glucose und Fetten in die Zellen, |
|
Somatostatin |
hemmt Glucagon und Insulin, reduziert die Nahrungsaufnahme aus dem Darm |
| Exokriner Teil: Abgabe in Dünndarm | |
| Enzyme: Proteasen, Lipasen, Amylasen | unterstützen die Eiweiß-, Fett- und Kohlenhydratverdauung |
| Verdauungssaft | stellt den optimalen pH-Wert für die Wirkung der Enzyme ein |
| Intrinsic-Faktor | unterstützt die Aufnahme von Vitamin B12 |
Hormone
Nahrung wird nicht kontinuierlich aufgenommen. Daher schwankt für die einzelnen Zellen das Angebot an Nährstoffen und macht somit eine Regulierung erforderlich, die z. B. die Speicherung und die bedarfsgerechte Freisetzung von Nahrungsstoffen gewährleistet. Auf die Regulierung nehmen sowohl der Hypothalamus (im Gehirn) als auch die drei Hormone der Bauchspeicheldrüse Einfluss:
Insulin und Glucagon werden je nach vorliegendem Blutzuckerspiegel ausgeschüttet. Gemeinsam regeln sie die Versorgung der Zellen mit Glucose und Triglyceriden. Somatostatin hat quasi eine übergeordnete Funktion.
Insulin
Im Gegensatz zur landläufigen Meinung ist die Aufgabe von Insulin nicht die Blutzuckersenkung, sondern die Vermittlerfunktion bei der Speicherung der Nährstoffe, vor allem von Glucose.
Insulin regt die Aufnahme von Glucose und Fettsäuren in energiespeichernde Zellen an. Während Fette ohne zusätzliche Transport-„Hilfen“ in die Zellen gelangen können, benötigt Glucose einen Vermittler, um in ausreichenden Mengen in den Zellen aufgenommen zu werden: Durch die Bindung von Insulin an spezielle Rezeptoren wird ein Glucosetransporter in den Zellwänden aktiviert und Glucose in die Zellen geschleust.
In Leber- und Muskelzellen wird aus der aufgenommenen Glucose Glykogen gebildet und gespeichert. Die Fette werden in Neutralfette umgewandelt und vorgehalten.
Durch die Anwesenheit von Insulin wird zudem die Abgabe von Nährstoffen aus den Zellen verhindert.
Zusammengefasst: Steigt nach einer Fütterung der Blutzuckerspiegel an, wird Insulin ausgeschüttet, Glucose wird in die Zellen aufgenommen und gespeichert. Durch die Glucose-Aufnahme in die Zellen sinkt der Blutzuckerspiegel wieder ab.
Glucagon
Glucagon ist der Gegenspieler (Antagonist) von Insulin. Sinkt der Blutzuckerspiegel zu stark ab (z. B. aufgrund ausgiebiger Bewegung oder bei Hunger), bewirkt Glucagon das die Leber- und Fettzellen Glucose und Fettsäuren abgeben.
Bei besonderen Anforderungen (Stress) wird die Wirkung von Glucagon zusätzlich durch Adrenalin unterstützt, sodass mehr energiereiche Substanzen ins Blut gelangen.
Somatostatin
Wenn Glucose und Aminosäuren im Blut schnell stark ansteigen, wird Somatostatin ausgeschüttet. Die Freisetzung von Somatostatin bewirkt, dass
- die Ausschüttung von Insulin und Glucagon gehemmt wird,
- die Verdauungstätigkeit des Darms verlangsamt wird und somit der Zeitraum, in dem Nährstoffe aus dem Darm resorbiert werden, sich verlängert,
- gleichzeitig aber die Resorption von Nährstoffen aus dem Verdauungstrakt reduziert wird.
Somatostatin wird auch im Gehirn vom Hypothalamus als Neurohormon freigesetzt. Es hemmt in der Hypophyse die Ausschüttung von Wachstumshormonen (GH) und von TSH (Thyreotropin).
Verdauungsenzyme
Die Azinuszellen im exokrinen Teil der Bauchspeicheldrüse produzieren Verdauungsenzyme, die mit dem Bauchspeicheldrüsensaft (Verdauungssaft) in den Dünndarm abgegeben werden. Die Menge der einzelnen Verdauungsenzyme ist zum Teil von der aufgenommenen Nahrung abhängig.
Die wichtigsten Verdauungsenzyme sind:
Lipasen: fettverdauende Enzyme. Die Menge ist beim Hund, im Vergleich zu anderen Tierarten, relativ hoch.
Amylasen (vor allem Alpha-Amylase): kohlenhydrat-verdauende Enzyme. Die Menge der Amylasen schwankt zwischen den einzelnen Hunderassen, ist aber deutlich höher als beim Wolf.
Proteasen: protein-verdauende Enzyme. Diese werden als Vorstufen (Proenzyme) abgegeben, damit die Verdauungsenzyme nicht das Pankreasgewebe selbst angreifen. Erst im Zwölffingerdarm findet die Umwandlung der Enzym-Vorstufen in die wirksamen Enzyme statt.
Eine dieser Protease-Vorstufen ist Trypsinogen. Im Zwölffingerdarm wird Trypsinogen durch das Enzym Enterokinase in das Enzym Trypsin umgesetzt. Trypsin wiederum bewirkt eine Kettenreaktion, in deren Verlauf immer mehr Trypsinogen in Trypsin umgewandelt wird. Diese Kettenreaktion kann auch in der Bauchspeicheldrüse stattfinden, wenn z. B. das Pankreas geschädigt ist und/oder das Trypsinogen nicht ausreichend abfließen kann. Eine Trypsin-Bildung in der Bauchspeicheldrüse bewirkt innerhalb kurzer Zeit stark Schädigungen im Pankreas-Gewebe (siehe Pankreatitis).
Verdauungssaft
Der Verdauungssaft, mit dem die Enzyme abgegeben werden, neutralisiert im Dünndarm den sauren Nahrungsbrei aus dem Magen. Die Neutralisation erzeugt zum einen ein optimales pH-Niveau für die Verdauungsenzyme, zum anderen wird die Oberflächenspannung des Nahrungsbreis herabgesetzt und dadurch ein besserer Aufschluss der Nahrung gewährleistet.
Der Verdauungssaft wird permanent abgegeben, die Menge erhöht sich jedoch nach der Futteraufnahme.
Intrinsic-Faktor
Vitamin B12 (Cobalamin) kann nur von Mikroorganismen gebildet werden. Tiere – also auch der Hund – können Vitamin B12 nicht selbst produzieren und müssen es über die Nahrung aufnehmen. Besonders viel Cobalamin ist in Hefe und tierischen Nahrungsmitteln (hier besonders in Innereien) enthalten.
Das mit der Nahrung aufgenommene Vitamin B12 wird im Körper an Trägerproteine gebunden (s. Abbildung 2).
Zur Aufnahme von Cobalamin aus dem Darm ist der Intrinsic-Faktor erforderlich.
Beim Menschen wird der Intrinsic-Faktor vorwiegend in der Magenschleimhaut produziert. Bei Hunden hingegen stammen 80 % des Intrinsic-Faktors aus der Bauchspeicheldrüse (bei Katzen sogar 99 %) und gelangen mit dem Verdauungssaft in den Dünndarm.
Bei der Verdauung wird Vitamin B12 aus dem Transportprotein freigesetzt und an den Intrinsic-Faktor gekoppelt. Im Ileum (Ende des Dünndarms) verbindet sich der Komplex aus Cobalamin und Intrinsic-Faktor mit speziellen Rezeptoren (Cubilin) in der Darmschleimhaut und ermöglicht die Vitamin B12-Aufnahme ins Blut.
Vitamin B12 (Cobalamin)
Vitamin B12 ist ein wichtiger Bestandteil von verschiedenen Enzymen, die im Aminosäure- und Fettsäurestoffwechsel sowie bei der Biosynthese von Serotonin, Purin- und Pyrimidinbasen eine Rolle spielen. Wegen der Beteiligung von Vitamin B12 an der Serotoninbildung können bei Vitamin B12-Mangel neurologische Probleme auftreten.
Die wichtigste Funktion von Vitamin B12 bei Hunden scheint die Beteiligung an der Zellbildung zu sein, vor allem von Zellen in den Dünndarmzotten, Geschlechtszellen und Blutzellen.
Der Stoffwechsel von Cobalamin ist eng mit dem von Folsäure (Vitamin B9) verknüpft (siehe EPI).
Erkrankungen der Bauchspeicheldrüse
Diabetes mellitus
Ursachen und Einteilung des Diabetes mellitus
Bei Diabetes mellitus fehlt die vermittelnde Wirkung von Insulin zum Einschleusen der Nahrungsbestandteile in die Zellen.
Es werden zwei Ursachen unterschieden, die einzeln oder zusammen auftreten können:
- Insulinmangel: Die Bauchspeicheldrüse produziert nicht ausreichend Insulin.
- Insulinresistenz: Die Zellen, die auf Insulin ansprechen sollen, besitzen zu wenig Insulin-Rezeptoren und reagieren nicht auf Insulin. Die Glucosetransporter werden nicht aktiviert, sodass Glucose nicht in ausreichendem Umfang in die Zellen gelangt. Häufig ist diese Form des Diabetes mellitus reversible (also vollständig heilbar), wenn sie rechtzeitig behandelt wird.
Im Humanbereich wird der Diabetes mellitus eingeteilt in:
- Typ 1 Diabetes: aufgrund von Insulinmangel.
- Typ 2 Diabetes (Altersdiabetes): aufgrund von Insulinresistenz. Insulin ist im Blut ausreichend oder überdurchschnittlich vorhanden. Mit fortschreitender Erkrankung erschöpft sich die Leistung der Bauchspeicheldrüse, sie kann immer weniger Insulin produzieren und es entsteht zusätzlich ein Insulinmangel.
- Seltener und weniger bekannt sind andere Formen von Diabetes (Typ 3) oder die Schwangerschaftsdiabetes (Typ 4).
Beim Hund gibt es bisher diese Kategorisierung nicht, wird jedoch in neueren Veröffentlichungen in Anlehnung an den Humanbereich wie folgt vorgeschlagen:
- Typ-1-Diabetes: verminderte Insulinproduktion durch autoimmune Zerstörung der Beta-Zellen in der Bauchspeicheldrüse. Häufig sind Antikörper gegen Beta-Zellen und u.a. Insulin vorhanden. Ca. 50 % aller Fälle.
- In Zusammenhang mit Pankreatitis: chronische Pankreatitis, die eine ausgedehnte Zerstörung des exokrinen und endokrinen Pankreasgewebes bewirkt, ca. 30 % aller Fälle.
- In Zusammenhang mit Insulinresistenz: verursacht durch andere Erkrankungen (z. B. Morbus Cushing) oder durch Medikamente (z. B. Behandlung mit Cortisonprodukten). Bei einigen Hunden findet zusätzlich eine Zerstörung der Beta-Zellen statt, entweder durch eine Autoimmunreaktion oder in Verbindung mit einer chronischen Pankreatitis. Ca. 20 % der Fälle.
- In Zusammenhang mit dem Diöstrus (siehe nachfolgend): durch Progesteron und Wachstumshormone verursachte Insulinresistenz im Laufe der Diöstrus (insbesondere einer Trächtigkeit). Auch hier ist eine Kombination mit der Zerstörung von Beta-Zellen möglich (Autoimmunreaktion, chronische Pankreatitis).
- Typ-2-Diabetes: tritt nicht (oder nur sehr selten) beim Hund auf.
Diabetes mellitus und Diöstrus
Im Laufe der Diöstrus steigt der Progesterongehalt im Blut der Hündin an. In einigen Fällen führt dies dazu, dass die Hündin eine Insulinresistenz entwickelt. Bei trächtigen Hündinnen werden zudem Wachstumshormone ausgeschüttet, die eine vorhandene Insulinresistenz weiter verstärken. Durch die Insulinresistenz gelangt nicht ausreichend Glucose in die Zellen, sodass in einem Rückkopplungsprozess mehr Insulin angefordert und produziert wird. Durch die Überlastung der Beta-Zellen können diese absterben und zusätzlich ein Diabetes mellitus Typ 1 (Insulinmangel) entstehen.
Unkastrierte Hündinnen haben daher ein höheres Risiko, an Diabetes mellitus zu erkranken. Im Idealfall kann sich nach einer Kastration der Diabetes zurückentwickeln. In diesem Fall spricht man von einem transienten Diabetes mellitus.
Bei Hunden mit Diabetes lag früher der Anteil an Hündinnen bei 70 %. Inzwischen sind kaum noch Geschlechtsunterschiede erkennbar. Man nimmt an, dass dies darauf zurückzuführen ist, dass viele Hündinnen kastriert werden. Im Vergleich zu Mitteleuropa ist in Schweden der Anteil kastrierter Hündinnen niedriger, der Anteil von Hündinnen bei Diabetes-kranken Hunden aber höher, nämlich bei rund 70 %. Das stützt die Vermutung, dass die geschlechtsspezifische Angleichung der Diabetes-Fälle mit der regionsweise höheren Kastrationsrate von Hündinnen in Verbindung steht.
Allerdings sind auch rassespezifische Unterschied bei der Entstehung von Diabetes im Diöstrus vorhanden: während z. B. bei den Rassen Labrador Retriever und West Highland White Terrier keine geschlechtsspezifischen Unterschiede auftreten, sind bei den Rassen Beagle und Border Collie nahezu nur Hündinnen von Diabetes mellitus betroffen.
Was passiert bei einem Diabetes mellitus?
Wie oben erwähnt, benötigt Glucose einen Transporter, um in ausreichenden Mengen in die Zellen zu gelangen. Dieser Transporter wird durch Insulin aktiviert. Fettsäuren können dagegen ohne Unterstützung in die Zellen gelangen.
Fehlt Insulin oder kann aufgrund von Insulinresistenz nicht wirksam werden, ergeben sich zahlreiche Störungen auf verschiedenen Ebenen.
- Glucose kann nicht in ausreichenden Mengen in die Zellen gelangen,
- andererseits fehlt die Gegenregulierung von Insulin, sodass Glucose aus den Zellen freigesetzt wird,
- der Blutzuckerspiegel steigt an,
- die hohe Glucose-Menge im Blut führt zu vermehrter Urinbildung und -abgabe, da in den Nierentubuli (Nierenfunktion: siehe Nieren und Schilddrüse) bedingt durch den osmotischen Druck mehr Wasser in den Urin wandert,
- wegen des erhöhten Wasserentzugs im Körper besteht die Gefahr von Dehydrierung.
- Fettsäuren werden von Zellen aufgenommen – aber ebenso wie Glucose auch wieder abgegeben,
- die Fettzellen leeren ihre Speicher und können diese nicht wieder auffüllen;
- im Blut steigen die Konzentrationen von Fettsäuren und Blutzucker,
- die hohen Mengen an Fettsäuren können in der Leber nicht mehr vollständig zu CO2 und H2O abgebaut werden. Die „Bruchstücke“ (Ketone) werden teilweise mit dem Urin ausgeschieden. Besonders häufig tritt Aceton auf (bekannt als Nagellackentferner) und ist im Urin mit seinem typischen Geruch deutlich wahrnehmbar (Ketoazidose (DKA) – siehe nachfolgend),
- der Körper vergiftet sich mit den Ketonen selbst.
- Da den Muskelzellen Glucose fehlt, nutzen sie als Betriebsstoff Proteine und Fette,
- durch das Auszehren der Speicher „verhungern“ die Zellen letztendlich.


Diabetische Ketoazidose (DKA)
Die diabetische Ketoazidose (DKA) ist eine schwere Stoffwechselentgleisung aufgrund eines unbehandelten oder schlecht eingestellten Diabetes und tritt relativ häufig auf. Sie zählt zu den komplizierten Verlaufsformen der Diabetes, betroffene Hunde haben ein höheres Sterblichkeitsrisiko.
Stress bewirkt durch die Stresshormone (z. B. Adrenalin, Cortisol und Wachstumshormon) eine vermehrte Freisetzung von Fettsäuren aus den Zellen. Bei vorhandenem Diabetes steigt dadurch die Wahrscheinlichkeit einer DKA an. Stress – und somit erhöhte Stresshormonkonzentrationen – können auch aus Erkrankungen (z. B. Magen-Darm-Krankheiten, Pankreatitis) oder dem Diöstrus resultieren.
Pankreatitis
Die häufigste Erkrankung der Bauchspeicheldrüse beim Hund ist eine Entzündung – die Pankreatitis.
Eine Entzündung ist eine Reaktion auf einen Reiz, der die normalen Abläufe gefährdet. Die Entzündung ist eine sinnvolle Reaktion des Immunsystems: Sie bekämpft den Reiz und schafft die Voraussetzungen für die Heilung.
Eine Pankreatitis entsteht durch eine Aktivierung der proteolytischen Enzyme (z. B. Trypsinogen, siehe Verdauungsenzyme) innerhalb der Bauspeicheldrüse. Die Enzyme zerstören das Gewebe der Bauchspeicheldrüse, zusätzlich wird das Gewebe noch durch die am Immunprozess beteiligten Substanzen angegriffen.
Die genauen Ursachen für die Pankreatitis sind unbekannt. Als Risikofaktoren werden genannt:
- fettreiche Fütterung, vermutlich müssen jedoch noch weitere Faktoren wirksam werden,
- Hyperlipidämie/Hypertriglyzeridämie (erhöhte Konzentration von Fetten im Blut),
- Rassedispositionen (Zwergschnauzer, Sheltie, Cavalier King Charles und Cocker Spaniel, Yorkshire Terrier, Pudel. Die Angaben der Rassen schwanken je nach Quelle.),
- niedriger Blutdruck,
- Abnahme des Blutflusses in der Bauchspeicheldrüse, z. B. durch einen Schock, ein Trauma (mechanische Beschädigung) oder während einer Narkose,
- speziell Operationen im Bereich des Magen-Darm-Traktes,
- verschiedene Medikamente (z. B. Kalzium, L-Asparaginase, Kaliumbromid, Phenobarbital),
- hormonelle Erkrankungen, wie z. B. Diabetes mellitus, Schilddrüsenunterfunktion (siehe Schilddrüsenunterfunktion beim Hund, Morbus Cushing,
- verschiedene weitere Erkrankungen, z. B. Babesiose.
Kim et al. untersuchte Hunde mit Pankreatitis auf weitere Hormonerkrankungen. Bei einem Viertel der Hunde mit Pankreatitis war auch ein Diabetes mellitus vorhanden.
| Hormonelle Erkrankung | Von 104 Hunden mit Pankreatitis hatten auch. | Von 208 Hunden der Kontrollgruppe hatten auch: |
|---|---|---|
| Diabetes mellitus | 25,0 % | 2,9 % |
| Morbus Cushing | 19,2 % | 5,8 % |
| Schilddrüsen- unterfunktion |
1,0 % | 1,9 % |
Man vermutet, dass die durch Diabetes vermehrt im Blut befindlichen Hypertriglyzeride (siehe Diabetes mellitus) ein Auslöser für eine Pankreatitis sein können, also der Diabetes für die Entstehung einer Pankreatitis verantwortlich ist. Denkbar wären jedoch auch, dass die Pankreatitis den Diabetes mellitus durch weitgehende Zellzerstörung verursacht oder eine gegenseitige Beeinflussung besteht.
Die Pankreatitis ist sehr schmerzhaft. Ihre Ausprägung kann stark variieren und von milden Symptomen bis zu lebensbedrohlichen Auswirkungen reichen. Die Gebetsstellung (siehe Schmerzen beim Hund) ist ein häufiger und auffälliger Hinweis auf die vorhandenen Schmerzen.
Je nach Krankheitsverlauf der Pankreatitis treten mehr oder weniger starke Defizite bei den verschiedenen Produkten der exokrinen Bauchspeicheldrüse auf. Bei mangelnden Verdauungsenzymen sind Verdauung und Nährstoffaufnahme beeinträchtigt.
Es wird zwischen akuter und chronischer Pankreatitis unterschieden.
Akute Pankreatitis
Die akute Pankreatitis ist eine je nach Umständen heilbare Erkrankung ohne nennenswerte Folgeschäden, bei der im Gewebe jedoch nachweisbare Veränderungen auftreten.
Im günstigsten Fall verläuft die Entzündung lokal begrenzt. Im ungünstigen Fall kann sie sich auf den gesamten Körper ausweiten (Systemic Inflammatory Response Syndrome, SIRS), zu multiplem Organversagen und dem Tod des Hundes führen.
Chronisch Pankreatitis
Bei der chronischen Pankreatitis sind im betroffenen Gewebe typische Entzündungskennzeichen (lymphozytäre oder lymphoplasmazelluläre Infiltration) feststellbar, die zu bleibenden Schäden führen.
Die Erkrankung kann in verschiedenen Ausprägungen auftreten: subklinisch (ohne Symptome), mit milden, unklaren Symptomen oder mit eindeutigen Symptomen. Beim Fehlen eindeutiger Symptome bleibt die chronische Pankreatitis häufig lange Zeit unentdeckt. Dann besteht die Gefahr, dass durch die Entzündung so viel Bauchspeicheldrüsengewebe zerstört wird, dass eine exokrine Pankreasinsuffizienz (s. unten) entsteht.
Man geht davon aus, dass ca. 30 % der Diabetes mellitus-Erkrankungen aus einer umfangreichen Zerstörung des Bauchspeicheldrüsengewebes durch eine chronische Pankreatitis resultieren.
Exokrine Pankreas-Insuffizienz (EPI)
Bei der exokrinen Pankreas-Insuffizienz ist der exokrine Bereich der Bauspeicheldrüse nahezu vollständig zerstört, sodass kaum noch Substanzen produziert und abgegeben werden. Es tritt u.a. ein Mangel an Intrinsic-Faktor und Verdauungsenzymen auf. Die normalerweise im Blut vorhandenen Trypsinogen-Mengen gehen fast auf null zurück.
Deutliche klinische Symptome einer EPI zeigen sich jedoch erst, wenn bereits rund 90 % des exokrinen Bauchspeicheldrüsengewebes zerstört sind.
Wegen der verschiedenen unzureichend abgebauten Nährstoffe und daraus resultierender Toxine kann bei einer länger bestehenden EPI zusätzlich eine Leberverfettung entstehen.
Als Ursachen für eine EPI werden angesehen:
- Folgestadium einer chronischen Pankreatitis,
- häufiger ist jedoch eine idiopathische Pankreasatrophie, bei der keine erkennbare Ursache vorliegt.
Man vermutet, dass u.a. genetische Defekte eine Autoimmunreaktion auslösen können, durch die das Pankreasgewebe von Immunzellen angegriffen und zerstört wird. Entsprechende genetische Defekte können bei allen Rassen auftreten, sind aber bei den Rassen Deutscher Schäferhund, Collie und Irischer Setter gehäuft zu finden.
Im Verlauf einer EPI entwickelt sich häufig eine Fehlbesiedlung der Darmflora. Sind vermehrt Bakterien vorhanden, die Folsäure (Vitamin B9) produzieren, entwickelt sich ein Überschuss an Folsäure. Des Weiteren können Vitamin B12 verarbeitende Bakterien den Cobalamin-Mangel verstärken. Die Prognose (die Heilungs- und Überlebenschance) scheint mit abnehmendem Cobalamin-Gehalt im Blut zu sinken.
Cobalamin-Mangel (Vitamin-B12-Mangel)
Spezifische klinische Symptome fehlen bei einem Cobalamin-Mangel, daher ist die Diagnose z. T. schwierig. Da bei einem Cobalamin-Mangel zunächst die Körper-Reserven ausgeschöpft werden, ist der Mangel im Blutserum häufig erst nach mehreren Wochen anhaltender Erkrankung feststellbar.
Ein Cobalamin-Mangel kann verschiedene Ursachen haben:
- unzureichende Zufuhr über die Nahrung,
- Darmerkrankungen, z. B. IBD (Inflammatory Bowel Disease: chronisch entzündliche Darmerkrankung), chronischer Durchfall, Schädigung der B12-Rezeptoren,
- zusätzlich bei chronischen Darmerkrankungen: erschwerte Aufnahme von Nährstoffen aufgrund einer verdickten Darmwand,
- zusätzlich bei Fehlbesiedlungen oder starkem bakteriellen Bewuchs im Darm möglich: Bakterien entziehen dem Nahrungsbrei Vitamin B12 ab, sodass eine Aufnahme über die Darmwand nicht mehr möglich ist
- Imerslund-Gräsbeck-Syndrom (s. u.),
- zu geringe Mengen Intrinsic-Faktor.
Im Zuge einer chronischen Pankreatitis oder einer EPI kann ein Cobalamin-Mangel auftreten. Hierbei können verschiedene Faktoren zusammenwirken:
- ungenügende Produktion des Intrinsic Faktors,
- gestörte Bindung zwischen Intrinsic-Faktor und Cobalamin durch ungeeigneten pH-Wert im Darm oder wegen Protease-Mangel,
- vermehrter Cobalamin-Abbau durch Bakterien bei Fehlbesiedlung.
Manche Autoren gehen davon aus, dass ein Cobalamin-Mangel der erfolgreichen Behandlung der Grunderkrankung entgegenwirkt. Daher wird empfohlen, Cobalamin zuzuführen, wenn bei einer Erkrankung ein Cobalamin-Mangel (im unteren Referenzbereich oder darunter) vorliegt (s. auch Exokrine Pankreasinsuffizienz).
Eine besondere Erkrankung ist das Imerslund-Gräsbeck-Syndrom (IGS). Hierbei handelt es sich um eine vererbbare Erkrankung, bei der nicht ausreichend Rezeptoren zur Aufnahme von Vitamin B12 in der Darmschleimwand vorhanden sind. Die Erkrankung wird rezessiv vererbt. Das heißt, nur die Tiere eines Nachwuchses erkranken, bei denen die defekten Gene beider Elternteile aufeinander treffen.
Häufig von IGS betroffene Rassen sind z. B. Riesenschnauzer, Australian Shepherd, Border Collie, Shar Pei und Beagle. Die Erkrankung breitet sich jedoch zunehmend auch in anderen Rassen aus.
Tumore
Neben den genannten Erkrankungen können auch Tumore im Bereich der Bauchspeicheldrüse auftreten und sind hier nur der Vollständigkeit wegen kurz erwähnt. Primäre Tumore treten als gut- oder bösartige Wucherungen auf; sekundäre Tumore entwickeln sich aus Metastasen von Tumoren in anderen Organen.
Tumore der Bauchspeicheldrüse fallen anfangs kaum durch Symptome auf. Mit fortschreitender Größe können jedoch das Bauchspeicheldrüsengewebe zerstört werden, angrenzende Organe verdrängt werden und/oder Metastasen in verschiedenen Organen auftreten.
Häufige Abkürzungen
| BSD | Bauchspeicheldrüse |
| DKA | Diabetische Ketoazidose |
| DM | Diabetes Mellitus |
| EPI | Exokrine Pankreas-Insuffizienz |
| IBD | Inflammatory Bowel Disease (chronisch entzündliche Darmerkrankung) |
| IF | Intrinsic-Faktor |
| IGS | Imerslund-Gräsbeck-Syndrom |
| SIRS | Systemic Inflammatory Response Syndrome, auf den gesamten Körper ausgeweitete Entzündungsreaktion |
Quellen (Auszug)
- Fall T. et al.: Diabetes Mellitus in a Population of 180,000 insured dogs: incidence, survival, and breed Distribution. J Vet Intern Med 2007;21:1209–1216
- Kim H: et al.: Evaluation of hypertriglyceridemia as a mediator between endocrine diseases and pancreatitis in Dogs. JAAHA, 17 Jan 2019, 55(2):92-100
- Reusch CE: Diabetes mellitus bei Hund und Katze. In: 38. Internationaler Fortbildungskurs „Kleintierkrankheiten“, Flims, Switzerland, 26 February 2017 – 4 March 2017
Home // Seitenanfang // Alle Beiträge Hunde
naseweisbz.net